Calculadora GMI
A fórmula para o GMI é:
GMI=3,31+0,02392×AG
Em que AG é a glicose média derivada dos dados do CGM em mg/dL.
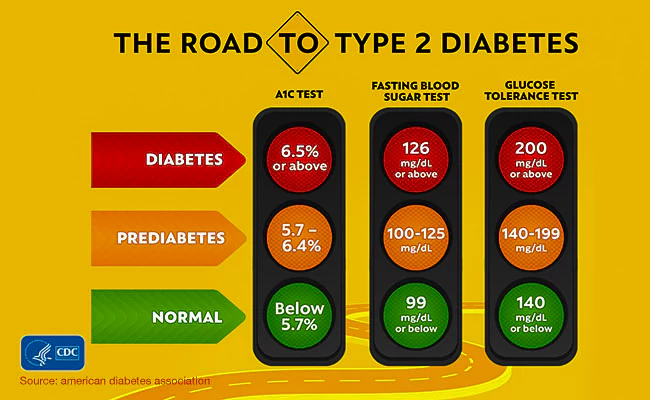
O objetivo para o GMI é o mesmo que para a A1C. O objetivo para a maioria dos adultos com diabetes é inferior a 7%.
- Normal - inferior a 5,7%
- Pré-diabetes - entre 5,7% e 6,5%
- Diabetes - 6,5% e mais
Como Utilizar o Indicador de Controlo da Glucose GMI ( Com Calculadora) Para a Diabetes
O CGM pode ajudar as pessoas com diabetes a gerir melhor os seus níveis de açúcar no sangue, a evitar altos e baixos e a ver os efeitos da alimentação, exercício e medicação nos seus níveis de glicose.
Milos Pokimica
Escrito por: Milos Pokimica em 10 de outubro de 2023
Revisto Clinicamente Por: Dr. Xiùying Wáng, M.D.
Updated Dezembro 20, 2025| GMI calculado para várias concentrações médias de glucose derivadas do CGM. | |
|---|---|
| Glicose média derivada do CGM (mg/dL) | GMI (%)* |
| 100 | 5.7 |
| 125 | 6.3 |
| 150 | 6.9 |
| 175 | 7.5 |
| 200 | 8.1 |
| 225 | 8.7 |
| 250 | 9.3 |
| 275 | 9.9 |
| 300 | 10.5 |
| 350 | 11.7 |
| Glicose média medida pelo CGM (mmol/L) | GMI (mmol/mol)† |
| 5 | 36.2 |
| 6 | 40.9 |
| 7 | 45.7 |
| 8 | 50.4 |
| 9 | 55.1 |
| 10 | 59.8 |
| 12 | 69.2 |
| 14 | 78.6 |
| 16 | 88.0 |
| 18 | 97.4 |
†GMI (mmol/mol) = 12,71 + 4,70587 × [glicose média em mmol/L]. Adaptado por (Bergenstal et al., 2018).
Como Monitorizar a sua Glicémia com as Novas Tecnologias.
Se tem diabetes tipo 1, sabe como é importante manter os seus níveis de açúcar no sangue sob controlo. Também sabe como pode ser difícil fazer isso. É necessário verificar regularmente o nível de açúcar no sangue, ajustar as doses de insulina e equilibrar a alimentação, o exercício físico e outros factores.
Mas e se houvesse uma melhor forma de monitorizar os seus níveis de açúcar no sangue? Uma forma que lhe pudesse dar mais informação, mais feedback e mais comodidade? Uma forma que o ajudasse a melhorar a gestão da sua diabetes e a reduzir o risco de complicações?
É disso que trata este artigo. Vamos falar-lhe de duas novas tecnologias que podem ajudá-lo a monitorizar os seus níveis de açúcar no sangue de forma mais eficaz: monitorização contínua da glicose (CGM) e monitorização flash da glicose (FGM).
Os MGC e MGF são dispositivos que podem mostrar-lhe o seu nível atual, bem como tendências, padrões e alertas. Podem também calcular uma estimativa da sua HbA1c, que é uma análise ao sangue que mede o seu nível médio de açúcar no sangue nos últimos 2 a 3 meses.
O CGM é um dispositivo que mede os seus níveis de glicose a cada poucos minutos, utilizando um sensor inserido sob a sua pele. É um sistema que monitoriza o seu nível de açúcar no sangue a cada poucos minutos ao longo do dia e da noite. Pode mostrar-lhe como o seu nível de açúcar no sangue muda ao longo do tempo, como diferentes factores o afectam e como evitar altos e baixos.
O CGM pode ajudá-lo a monitorizar as suas tendências e padrões de glicose e alertá-lo quando os seus níveis de glicose são demasiado altos ou demasiado baixos.
O CGM pode ajudar as pessoas com diabetes a gerir melhor os seus níveis de açúcar no sangue, a evitar altos e baixos e a ver os efeitos da alimentação, exercício e medicação nos seus níveis de glicose.
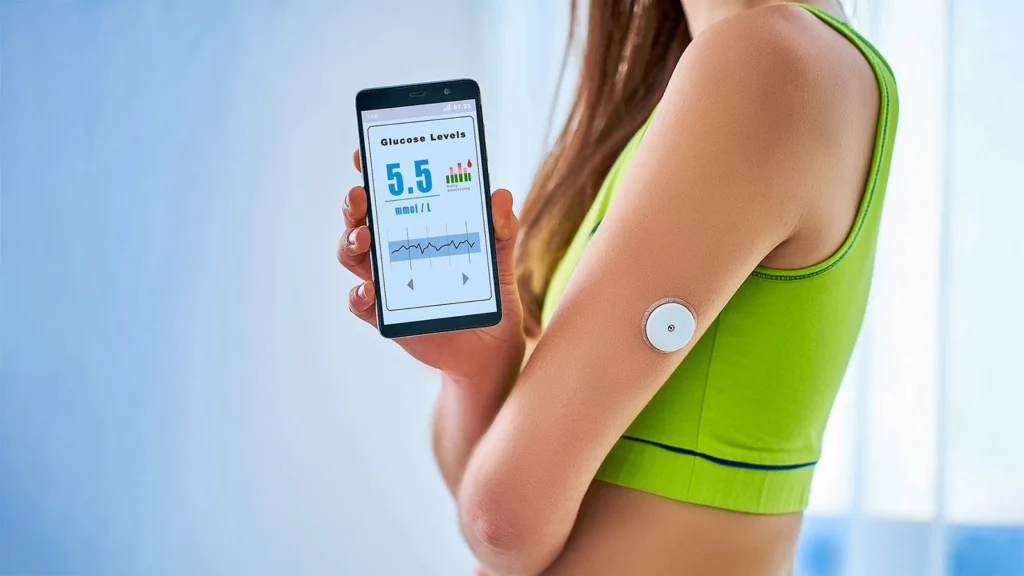
Um sistema CGM é composto por três partes principais: um sensor, um transmissor e um recetor. O sensor é um pequeno dispositivo que é inserido sob a pele, normalmente no abdómen ou no braço, e mede o nível de glicose no líquido intersticial (o líquido que envolve as células do corpo). O transmissor é ligado ao sensor e envia os dados de glicose sem fios para o recetor. O recetor pode ser um dispositivo dedicado, uma aplicação para smartphone ou um smartwatch que apresenta as leituras de glicose, tendências e alertas.
Existem diferentes tipos de sistemas CGM disponíveis, mas o mais comum é o chamado CGM em tempo real (rtCGM). Isto significa que pode ver os seus níveis de glicose a qualquer momento no ecrã e pode também definir alarmes para o avisar quando os seus níveis estão demasiado altos ou demasiado baixos.
O RtCGM pode ajudá-lo a tomar melhores decisões sobre o controlo da sua diabetes, tais como quando comer, quanto comer, quando tomar medicação ou insulina e como ajustar as suas doses
O CGM também pode calcular um número chamado GMI, que significa indicador de controlo da glicose. É semelhante ao HbA1c, mas baseia-se no seu nível médio de açúcar no sangue a curto prazo, em vez da sua exposição a longo prazo (Gomez-Peralta, et al., 2021). Utiliza as mesmas unidades que a HbA1c (% ou mmol/mol), mas pode ser diferente desta.
Porque é que isto é importante? Porque, por vezes, a HbA1c e o GMI podem discordar. Podem apresentar resultados diferentes para a mesma pessoa e o mesmo nível de açúcar no sangue. Isto pode ser confuso e enganador para si e para o seu profissional de saúde. Pode também afetar as suas decisões de tratamento e os seus resultados.
Parâmetros Para o Controlo Glicémico.
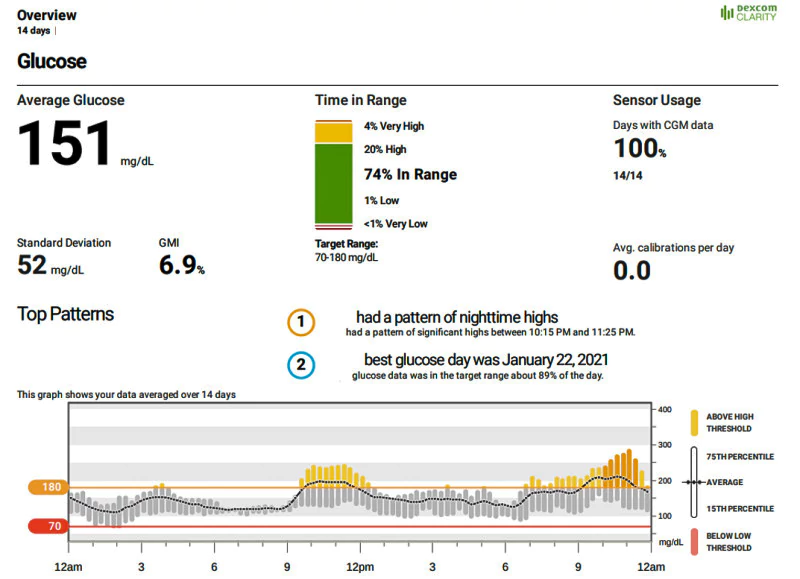
Alguns especialistas recomendam a utilização de outros parâmetros que podem utilizar mais informações dos dados do seu CGM. O CGM pode fornecer estas medições. Estes parâmetros incluem (Pleus et al., 2021):
- Tempo no intervalo (TiR): A percentagem de tempo que a glicemia está dentro de um intervalo alvo, normalmente entre 70 e 180 mg/dL. Isto reflecte a forma como a sua terapêutica está a manter a glicemia estável e a evitar extremos.
- Tempo abaixo do intervalo (TbR): A percentagem de tempo em que a glucose no sangue está abaixo de um determinado limite, normalmente 70 mg/dL ou 54 mg/dL. Indica a frequência com que se tem hipoglicemia, que pode ser perigosa e desagradável.
- Tempo acima do intervalo (TaR): A percentagem de tempo em que a glucose no sangue está acima de um determinado limite, normalmente 180 mg/dL ou 250 mg/dL. Mostra a frequência com que ocorre hiperglicemia, que pode danificar os órgãos e aumentar o risco de complicações.
- Indicador de gestão da glucose (GMI): Um número que estima a sua HbA1c com base nos dados do seu CGM. Isto pode ajudá-lo a acompanhar o seu progresso e a comparar os seus resultados com outros testes.
- Coeficiente de variação (CV): Um número que mede o quanto a glicemia varia em torno da média. Isto reflecte o quão consistentes ou variáveis são os seus níveis de glicemia.
Estes parâmetros podem ajudá-lo a compreender melhor o seu controlo glicémico do que apenas a HbA1c. Podem também ajudá-lo a definir objectivos, ajustar a sua terapêutica e melhorar os seus resultados.
De: The Management of Type 1 Diabetes
Qual é a Exatidão do CGM Comparado com o Teste de Punção Digestiva?
O CGM e o teste da picada no dedo são ambos métodos para medir os níveis de glucose, mas têm fontes e precisão diferentes. O CGM mede a glucose no líquido intersticial, que é o líquido que envolve as células do corpo, enquanto a picada no dedo mede a glucose no sangue. Os níveis de glicose intersticial atrasam-se cerca de 9 minutos em relação aos níveis de glicose no sangue, em média, pelo que o CGM e a picada no dedo podem mostrar leituras diferentes, especialmente quando os níveis de glicose se alteram rapidamente.
A exatidão do CGM e dos testes por picada no dedo é medida pela diferença relativa absoluta média (DARM), que é a percentagem média de erro comparada com um nível de glicose medido em laboratório. Quanto menor for a DAR, maior é a exatidão do dispositivo. A DAR típica dos MGC disponíveis no mercado varia entre 9% e 15%, enquanto a DAR típica dos medidores de glicemia por picada de dedo disponíveis no mercado varia entre 5% e 10%. Isto significa que o teste da picada no dedo é geralmente mais exato do que o CGM, mas ambos têm uma margem de erro.
Por isso, os testes CGM e de picada no dedo não devem ser usados indistintamente, mas sim como ferramentas complementares para monitorizar os níveis de glucose. O CGM pode fornecer dados, tendências e alertas contínuos e em tempo real, enquanto a picada no dedo pode fornecer leituras mais precisas e fiáveis. Deve sempre confirmar a leitura do seu CGM com um teste de punção digital antes de efetuar quaisquer alterações ao seu plano de tratamento da diabetes. Deve também consultar o seu profissional de saúde antes de iniciar ou alterar o seu plano de tratamento da diabetes com base nos dados do CGM ou da picada no dedo.
CGM vs Medidor de Dedos?
Como é que o CGM e o FGM se comparam com o método tradicional de auto-monitorização da glucose no sangue (SMBG) utilizando um medidor de vareta? E como é que afectam os resultados da diabetes, como a HbA1c, a hipoglicemia, a qualidade de vida e a satisfação com o tratamento?
Eis as principais conclusões desta revisão (Dicembrini et al., 2021):
- O CGM pode reduzir a sua HbA1c em cerca de 0,2% a 0,3% em comparação com o SMBG. Também pode reduzir o risco de hipoglicemia grave para cerca de metade.
- O CGM pode melhorar a sua qualidade de vida e a satisfação com o tratamento, mas nem todos os estudos mediram ou reportaram estes resultados.
- A MGF pode reduzir os episódios de hipoglicemia ligeira e aumentar a satisfação com o tratamento, mas pode não reduzir significativamente a HbA1c.
- O CGM combinado com uma bomba de insulina pode baixar a sua HbA1c em cerca de 0,5% em comparação com o SMBG combinado com múltiplas injecções diárias.
- O CGM combinado com um sistema automatizado pode baixar a HbA1c em cerca de 0,2% em comparação com o SMBG combinado com uma bomba de insulina, mas apenas dois estudos o testaram até à data.
Estes resultados sugerem que o CGM e o MGF são ferramentas úteis que podem ajudá-lo a monitorizar os seus níveis de açúcar no sangue melhor do que o SMBG. No entanto, não são perfeitos. Podem não estar de acordo com o seu teste de HbA1c ou entre si. Podem também ter algumas limitações, como o custo, a exatidão ou a facilidade de utilização.
Por conseguinte, deve consultar sempre o seu profissional de saúde antes de utilizar o MGC ou o MGF. Deve também seguir o seu plano de tratamento, verificar regularmente os seus níveis de açúcar no sangue e fazer escolhas de estilo de vida saudáveis. O MGC e o MGF podem ajudá-lo a fazer isso, mas é você que o faz funcionar.
Qual é a Exatidão do GMI em Comparação com A1C?
A HbA1c é uma medida comum do nível médio de glucose no sangue nos últimos 2 a 3 meses. É útil para monitorizar o controlo glicémico a longo prazo e o risco de complicações. No entanto, a HbA1c não lhe diz tudo. Não mostra as flutuações da glicemia ao longo do dia, nem a frequência com que se registam níveis baixos ou altos de glicemia. Estes aspectos também são importantes para a sua saúde e bem-estar.
O GMI estima o seu nível de A1C com base nos dados do seu CGM, mas pode nem sempre corresponder ao seu A1C medido em laboratório.
Isto deve-se ao facto de muitos factores poderem afetar a precisão das medições do CGM e da A1C, como o tipo e a qualidade do dispositivo CGM, a frequência e a duração da calibração e das mudanças de sensor, a presença de variantes da hemoglobina ou condições que afectem o tempo de vida dos glóbulos vermelhos, a variabilidade e a distribuição dos níveis de glicose ao longo do tempo e o desfasamento entre os níveis de glicose no sangue e no líquido intersticial.
A diferença entre o IMC e a A1C varia muito entre os indivíduos. O estudo que analisou esta questão concluiu que (Bergenstal et al., 2018):
- Apenas 11% das pessoas apresentaram uma diferença inferior a 0,1 pontos percentuais entre a A1C e o IMC. Isto significa que se o seu IMC era de 7,0%, a sua A1C estava entre 6,9-7,1%.
- 50% das pessoas tinham diferenças de 0,5 pontos percentuais ou menos. Isto significa que se o IMC era de 7%, a A1C atual variava entre 6,5% e 7,5%.
- 22% das pessoas tinham uma diferença de 1 ponto percentual ou superior. Isto significa que se o IMC fosse de 7%, a A1C atual poderia ser tão baixa como 6% ou tão alta como 8%.
O estudo também concluiu que as diferenças entre a A1C e o GMI eram largamente negativas nas pessoas com níveis mais baixos de A1C, o que significa que o GMI tendia a sobrestimar a A1C neste grupo.
Por conseguinte, o GMI não deve ser utilizado para diagnosticar ou tratar a diabetes, mas sim como uma ferramenta educacional para o ajudar a compreender como a sua gestão da glicose afecta o seu nível de A1C. Deve consultar sempre o seu profissional de saúde antes de efetuar quaisquer alterações ao seu plano de cuidados da diabetes com base nos dados do GMI ou do CGM.
Explicar o IMC a pessoas com diabetes (Bergenstal et al., 2018).
| O GMI indica-lhe qual será provavelmente o seu nível aproximado de A1C, com base no nível médio de glicose das leituras do seu CGM durante 14 ou mais dias. | |
| - O GMI dá-lhe o nível de A1C que seria normalmente esperado de um grande número de indivíduos com diabetes que têm o mesmo nível médio de glicose no CGM que o utilizador. - No entanto, a sua A1C laboratorial pode ser semelhante, superior ou inferior ao seu GMI. O seu GMI é calculado a partir da glicemia média do seu CGM, que mede a glicose no líquido intersticial (sob a pele) a cada 1-5 minutos. A A1C laboratorial é uma medida da quantidade de glicose que se ligou à hemoglobina dos glóbulos vermelhos durante a vida de cada glóbulo vermelho, ∼120 dias. Os glóbulos vermelhos de cada pessoa podem viver um número de dias ligeiramente diferente e pode haver diferenças nos factores que afectam a forma como a glicose se liga aos glóbulos vermelhos. Por isso, não é de esperar que pessoas com a mesma glicemia média ou com o mesmo GMI calculado tenham o mesmo valor laboratorial de A1C. Existem também certas condições médicas que afectam o tempo de vida dos glóbulos vermelhos e que podem explicar as diferenças entre o GMI e a A1C laboratorial, incluindo as hemoglobinopatias e a anemia hemolítica. | |
| Eis o que pode significar uma diferença entre a A1C medida em laboratório e o IMC: | |
| Laboratório A1C vs. GMI | |
| 8,0% vs. 7,8% | A A1C medida a partir de uma análise ao sangue que é semelhante ao seu GMI significa que o seu nível médio de glicose no CGM é aproximadamente o que seria previsto a partir da A1C medida. (Com base na média dos valores de muitas outras pessoas). |
| 8.0% vs. 7.2% | A A1C medida a partir de uma análise ao sangue que é superior ao seu GMI significa que o seu nível médio de glicose no CGM é inferior ao que seria previsto a partir da A1C medida. (Com base na média dos valores de muitas outras pessoas). |
| 7.2% vs. 8.0% | A A1C medida a partir de uma análise ao sangue que é inferior ao seu GMI significa que o seu nível médio de glucose no CGM é superior ao que seria previsto a partir da A1C medida. (Com base na média dos valores de muitas outras pessoas). |
Quais são as Vantagens de Utilizar os Dados A1C e CGM?
Os dados da A1C e do CGM podem fornecer informações diferentes sobre os seus níveis de açúcar no sangue. A A1C indica-lhe a sua média a longo prazo, enquanto os dados do CGM indicam-lhe as suas variações a curto prazo. A A1C reflecte o seu controlo global da diabetes, enquanto os dados do CGM revelam os seus padrões e tendências diárias.
Ao utilizar os dados do A1C e do CGM, pode obter uma imagem mais completa dos seus níveis de açúcar no sangue. Também pode definir objectivos mais realistas e personalizados para a gestão da sua diabetes. Por exemplo, pode discutir com o seu profissional de saúde um objetivo de A1C e um intervalo de objectivos para os seus níveis de açúcar no sangue com base nos dados do seu CGM.
A utilização dos dados da A1C e do CGM pode também ajudá-lo a tomar melhores decisões sobre o tratamento da sua diabetes. Por exemplo, pode ajustar a sua medicação ou estilo de vida com base no feedback e alertas do seu CGM. Também pode identificar e resolver quaisquer problemas ou padrões que possam afetar os seus níveis de açúcar no sangue, tais como hipoglicemia, hiperglicemia ou variabilidade da glicose.
A utilização dos dados do A1C e do CGM também pode melhorar a sua qualidade de vida e a satisfação com o tratamento. Por exemplo, pode sentir-se mais confiante e capacitado para gerir a sua diabetes. Pode também usufruir de maior flexibilidade e comodidade nas suas actividades diárias.
Podemos Utilizar o rtCGM para a Diabetes Tipo 2?
O rtCGM é utilizado principalmente por pessoas com diabetes tipo 1 que necessitam de tomar várias injecções diárias de insulina ou utilizar uma bomba de insulina. No entanto, algumas pessoas com diabetes tipo 2 também podem beneficiar da utilização de rtCGM, especialmente se
- Utilizar terapêutica intensiva com insulina (mais de três injecções por dia ou uma bomba de insulina).
- Ter hipoglicemia (baixa de açúcar no sangue) frequente ou grave ou não ter consciência da hipoglicemia (não sentir os sintomas de baixa de açúcar no sangue).
- Têm um mau controlo glicémico (HbA1c elevada) apesar de seguirem o seu plano de tratamento.
- Têm uma elevada variabilidade da glucose (grandes oscilações nos níveis de açúcar no sangue).
- Pretendem melhorar a sua qualidade de vida e as suas capacidades de auto-gestão.
Nem toda a gente com diabetes tipo 2 precisa de rtCGM. Algumas pessoas podem ter bons resultados com a auto-monitorização da glucose no sangue (SMBG) utilizando um medidor de punção digital ou um sistema de monitorização flash da glucose (FGM) que analisa um sensor no braço. Estes métodos são mais baratos e menos invasivos do que a rtCGM, mas não fornecem dados contínuos nem feedback em tempo real.
Se estiver interessado em utilizar a rtCGM para a diabetes tipo 2, deve falar com o seu profissional de saúde sobre os prós e os contras, os custos e a cobertura, e a formação e o apoio de que irá necessitar.
O Que Dizem as Evidências sobre o rtCGM para a Diabetes Tipo 2?
Foram efectuados vários estudos para avaliar a eficácia e a segurança da rtCGM na diabetes tipo 2. A maioria destes estudos centrou-se em pessoas que utilizam terapêutica insulínica intensiva, uma vez que é mais provável que beneficiem da rtCGM.
Os resultados destes estudos mostraram que a rtCGM pode ajudar as pessoas com diabetes tipo 2 (Jackson et al., 2021):
- Reduzem a HbA1c em cerca de 0,3% a 0,5% em comparação com SMBG ou FGM.
- Reduzir o tempo de hiperglicemia (açúcar elevado no sangue) em cerca de 1 a 2 horas por dia.
- Aumentar o tempo no intervalo (70 a 180 mg/dL) em cerca de 1 a 3 horas por dia.
- Reduzir o tempo de hipoglicemia (baixo nível de açúcar no sangue) em cerca de 15 a 30 minutos por dia.
- Melhorar a sua qualidade de vida, satisfação, confiança e bem-estar.
- Não se registaram eventos adversos graves ou problemas de segurança relacionados com o rtCGM.
Estes benefícios foram observados independentemente da idade, sexo, duração da diabetes, nível de educação ou HbA1c de base. No entanto, dependiam da frequência e da duração da utilização do rtCGM. Quanto mais frequentemente e durante mais tempo as pessoas utilizaram o rtCGM, melhores foram os seus resultados.
Existem menos estudos sobre a utilização da rtCGM em pessoas com diabetes tipo 2 que não utilizam insulina ou utilizam uma terapêutica insulínica menos intensiva. A evidência é limitada e mista, mas alguns estudos sugerem que a rtCGM também pode ajudar estas pessoas a melhorar o seu controlo glicémico e/ou a reduzir a sua hipoglicemia. É necessária mais investigação para confirmar estes resultados e para identificar os melhores candidatos e estratégias para a rtCGM nesta população.
Sistemas CGM Disponíveis no Mercado.
Nem todos os sistemas CGM são iguais. Têm características, precisão e desempenho diferentes.
Isto significa que a mesma pessoa que utiliza diferentes sistemas CGM pode obter resultados diferentes para os mesmos parâmetros (Pleus et al., 2021). Por exemplo, um sistema CGM pode mostrar mais tempo no intervalo do que outro, mesmo que os níveis de glucose no sangue da pessoa sejam os mesmos. Isto pode afetar a forma como interpreta os seus dados e como ajusta a sua terapia.
Alguns dos sistemas CGM mais populares são:
- Dexcom G6: Trata-se de um sistema de monitorização da glucose instantâneo que não requer qualquer calibração com o dedo e tem uma vida útil do sensor de 10 dias. Pode enviar dados de glucose em tempo real e alertas para dispositivos compatíveis através de Bluetooth. Tem também uma funcionalidade chamada Dexcom Share que permite aos utilizadores partilhar os seus dados de glicose com um máximo de cinco seguidores.
- FreeStyle Libre 2: Este é outro sistema flash de monitorização da glucose que não requer qualquer calibração com o dedo e tem uma vida útil do sensor de 14 dias. Também pode enviar dados de glucose em tempo real e alertas para dispositivos compatíveis através de Bluetooth. No entanto, ao contrário do Dexcom G6, os utilizadores precisam de digitalizar o sensor com o seu dispositivo para obter as leituras de glicose.
- Medtronic Guardian Connect: Este é um sistema CGM tradicional que requer calibração por picada no dedo pelo menos duas vezes por dia e tem uma vida útil do sensor de 7 dias. Pode enviar dados de glucose em tempo real e alertas para dispositivos compatíveis através de Bluetooth. Também tem uma funcionalidade chamada Sugar.IQ que utiliza inteligência artificial para fornecer informações e orientações personalizadas.
- Eversense XL: Este é um sistema CGM implantável que requer um pequeno procedimento cirúrgico para inserir o sensor sob a pele. O sensor tem uma duração máxima de 180 dias e pode ser recarregado sem fios. Pode enviar dados de glucose em tempo real e alertas para dispositivos compatíveis através de Bluetooth. Também tem uma funcionalidade chamada Eversense Now que permite aos utilizadores partilhar os seus dados de glicose com um máximo de cinco seguidores.
Se utiliza um sistema CGM para monitorizar o seu controlo glicémico, deve ter em atenção que o tipo de sistema que utiliza pode afetar os parâmetros que vê. Sistemas diferentes podem apresentar resultados diferentes para a mesma pessoa e para os mesmos níveis de glicemia.
Isto não significa que um sistema seja melhor do que outro. Significa apenas que deve ter cuidado ao comparar os resultados de diferentes sistemas ou ao mudar de um sistema para outro. Deve também consultar o seu profissional de saúde antes de efetuar quaisquer alterações à sua terapia com base nestes parâmetros.
Perguntas Frequentes
Referências:
- Yari, Z., Behrouz, V., Zand, H., & Pourvali, K. (2020). Nova visão sobre o controle do diabetes: Do Índice Glicémico ao Índice Dietético de Insulina. Revisões actuais da diabetes, 16(4), 293-300. https://doi.org/10.2174/1573399815666190614122626
- Gomez-Peralta, F., Choudhary, P., Cosson, E., Irace, C., Rami-Merhar, B., & Seibold, A. (2022). Compreender as implicações clínicas das diferenças entre o indicador de gestão da glicose e a hemoglobina glicada. Diabetes, obesidade e metabolismo, 24(4), 599-608. https://doi.org/10.1111/dom.14638
- Dicembrini, I., Cosentino, C., Monami, M., Mannucci, E., & Pala, L. (2021). Efeitos do monitoramento contínuo de glicose em tempo real no diabetes tipo 1: uma meta-análise de ensaios clínicos randomizados. Ata diabetológica, 58(4), 401-410. https://doi.org/10.1007/s00592-020-01589-3
- Bergenstal, R. M., Beck, R. W., Close, K. L., Grunberger, G., Sacks, D. B., Kowalski, A., Brown, A. S., Heinemann, L., Aleppo, G., Ryan, D. B., Riddlesworth, T. D., & Cefalu, W. T. (2018). Indicador de gerenciamento de glicose (GMI): Um novo termo para estimar A1C a partir do monitoramento contínuo de glicose. Cuidados com a diabetes, 41(11), 2275-2280. https://doi.org/10.2337/dc18-1581
- Jackson, M. A., Ahmann, A., & Shah, V. N. (2021). Diabetes tipo 2 e o uso de monitoramento contínuo de glicose em tempo real. Tecnologia e terapêutica da diabetes, 23(S1), S27-S34. https://doi.org/10.1089/dia.2021.0007
- Pleus, S., Kamecke, U., Waldenmaier, D., Link, M., Zschornack, E., Jendrike, N., Haug, C., & Freckmann, G. (2021). Tempo em intervalos específicos de glicose, indicador de gerenciamento de glicose e variabilidade glicêmica: Impacto do modelo e sensor do sistema de monitoramento contínuo de glicose (CGM) nas métricas CGM. Revista de ciência e tecnologia da diabetes, 15(5), 1104-1110. https://doi.org/10.1177/1932296820931825
Publicações Relacionadas
Você tem alguma dúvida sobre saúde e nutrição?
Eu adoraria ouvir de você e respondê-las em meu próximo post. Agradeço sua contribuição e opinião e espero ouvir de você em breve. Eu também convido você a siga-nos no Facebook, Instagram e Pinterest para mais conteúdos sobre dieta, nutrição e saúde. Pode deixar um comentário e ligar-se a outros entusiastas da saúde, partilhar as suas dicas e experiências e obter apoio e encorajamento da nossa equipa e comunidade.
Espero que este post tenha sido informativo e agradável para si e que esteja preparado para aplicar os conhecimentos que aprendeu. Se achou este post útil, por favor partilhá-lo com os seus amigos e familiares que também possam beneficiar com isso. Nunca se sabe quem poderá precisar de alguma orientação e apoio no seu percurso de saúde.
- Você Também Pode Gostar -

Aprender Sobre Nutrição
Milos Pokimica é médico de medicina natural, nutricionista clínico, escritor de saúde e nutrição médica, e conselheiro em ciências nutricionais. Autor da série de livros Go Vegan? Revisão de Ciênciaopera também o website de saúde natural GoVeganWay.com
Medical Disclaimer
GoVeganWay.com traz análises das pesquisas mais recentes sobre nutrição e saúde. As informações fornecidas representam a opinião pessoal do autor e não pretendem nem implicam substituir aconselhamento, diagnóstico ou tratamento médico profissional. As informações fornecidas são apenas para fins informativos e não se destinam a servir como substituto para consulta, diagnóstico e/ou tratamento médico de um médico ou profissional de saúde qualificado.NUNCA DESCONSIDERE o CONSELHO MÉDICO PROFISSIONAL OU adiar a BUSCA de TRATAMENTO MÉDICO por causa DE ALGO QUE TENHA LIDO OU ACESSADO por MEIO de GoVeganWay.com
NUNCA APLIQUE QUAISQUER MUDANÇAS de estilo de VIDA OU QUALQUER MUDANÇA COMO UMA CONSEQUÊNCIA DE ALGO QUE TENHA LIDO NO GoVeganWay.com ANTES de CONSULTORIA de LICENÇA MÉDICA.
No caso de uma emergência médica, ligue para o médico ou para o 911 imediatamente. GoVeganWay.com não recomenda ou endossa qualquer específicos, grupos, organizações, exames, médicos, produtos, procedimentos, opiniões ou outras informações que podem ser mencionadas dentro.














