Calculateur GMI
La formule de l'IMG est la suivante :
GMI=3,31+0,02392×AG
Où AG est la glycémie moyenne dérivée des données CGM en mg/dL.
L'objectif de l'IMG est le même que celui de l'A1C. L'objectif pour la plupart des adultes atteints de diabète est inférieur à 7 %.
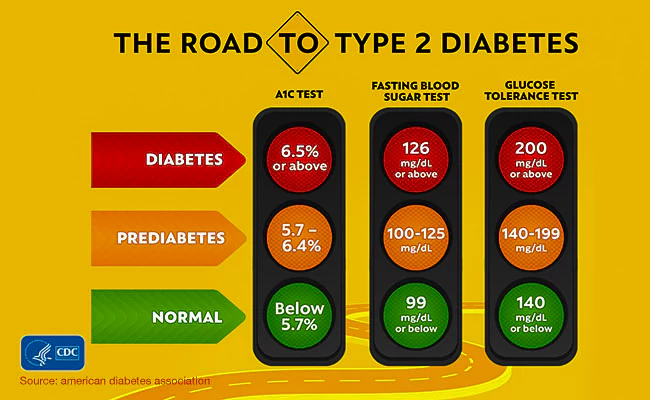
- Normal - inférieur à 5,7
- Prédiabète - entre 5,7% et 6,5%.
- Diabète - 6,5 % et plus
Comment Utiliser l'Indicateur de Gestion du Glucose GMI (Avec Calculatrice) Pour le Diabète
Le CGM peut aider les personnes atteintes de diabète à mieux gérer leur glycémie, à éviter les hauts et les bas et à voir les effets de l'alimentation, de l'exercice et des médicaments sur leur taux de glucose.
Milos Pokimica
Écrit par : Milos Pokimica on octobre 10, 2023
Examiné Médicalement Par : Dr. Xiùying Wáng, M.D.
Updated décembre 20, 2025| IMG Calculée Pour Différentes Concentrations Moyennes de Glucose Dérivées du CGM. | |
|---|---|
| Glycémie Moyenne Dérivée du CGM (mg/dL) | IMC (%)* |
| 100 | 5.7 |
| 125 | 6.3 |
| 150 | 6.9 |
| 175 | 7.5 |
| 200 | 8.1 |
| 225 | 8.7 |
| 250 | 9.3 |
| 275 | 9.9 |
| 300 | 10.5 |
| 350 | 11.7 |
| Glycémie moyenne mesurée par CGM (mmol/L) | IMG (mmol/mol)† |
| 5 | 36.2 |
| 6 | 40.9 |
| 7 | 45.7 |
| 8 | 50.4 |
| 9 | 55.1 |
| 10 | 59.8 |
| 12 | 69.2 |
| 14 | 78.6 |
| 16 | 88.0 |
| 18 | 97.4 |
†GMI (mmol/mol) = 12,71 + 4,70587 × [glucose moyen en mmol/L]. Adapté par (Bergenstal et al., 2018).
Comment Surveiller sa Glycémie Grâce aux Nouvelles Technologies.
Si vous êtes atteint de diabète de type 1, vous savez à quel point il est important de contrôler votre glycémie. Vous savez également à quel point cela peut être difficile. Vous devez contrôler régulièrement votre glycémie, adapter vos doses d'insuline et équilibrer votre alimentation, votre activité physique et d'autres facteurs.
Et s'il existait un meilleur moyen de contrôler votre glycémie ? Un moyen qui vous donnerait plus d'informations, plus de retour d'information et plus de commodité ? Un moyen qui pourrait vous aider à améliorer la gestion de votre diabète et à réduire le risque de complications ?
C'est le sujet de cet article. Nous allons vous parler de deux nouvelles technologies qui peuvent vous aider à surveiller plus efficacement votre glycémie : la surveillance continue du glucose (CGM) et la surveillance flash du glucose (FGM).
Le CGM et le FGM sont des appareils qui peuvent vous indiquer votre taux actuel, ainsi que les tendances, les schémas et les alertes. Ils peuvent également calculer une estimation de votre HbA1c, un test sanguin qui mesure votre taux de glycémie moyen sur les 2 à 3 derniers mois.
Le CGM est un appareil qui mesure votre taux de glucose toutes les quelques minutes à l'aide d'un capteur inséré sous la peau. Il s'agit d'un système qui suit votre taux de glycémie toutes les quelques minutes, tout au long de la journée et de la nuit. Il peut vous montrer comment votre glycémie évolue dans le temps, comment différents facteurs l'affectent et comment éviter les hauts et les bas.
Le CGM peut vous aider à suivre les tendances et les schémas de votre glycémie et vous alerter lorsque votre taux de glucose est trop élevé ou trop bas.
Le CGM peut aider les personnes atteintes de diabète à mieux gérer leur glycémie, à éviter les hauts et les bas et à voir les effets de l'alimentation, de l'exercice et des médicaments sur leur taux de glucose.
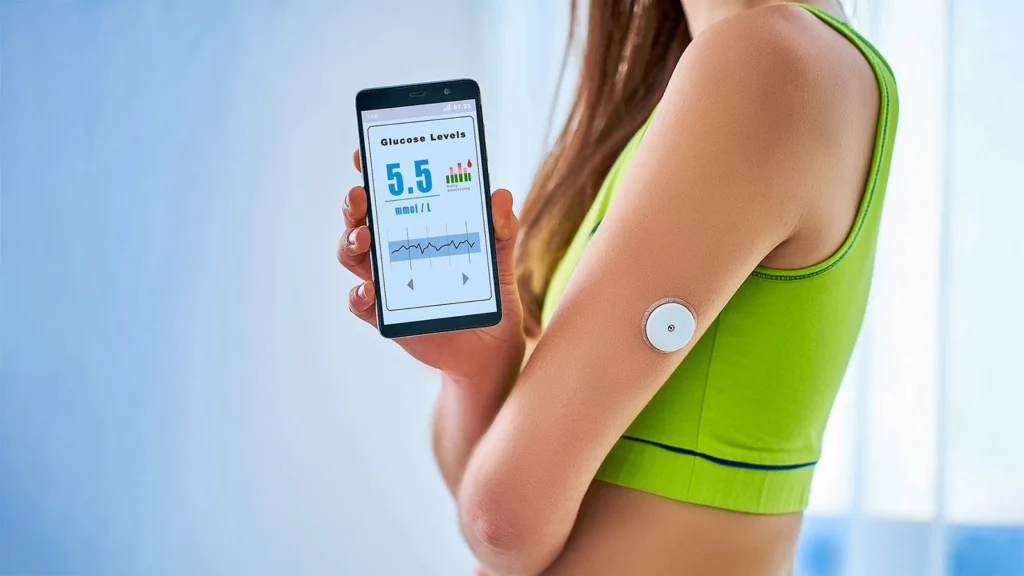
Un système CGM se compose de trois éléments principaux : un capteur, un émetteur et un récepteur. Le capteur est un petit appareil inséré sous la peau, généralement au niveau de l'abdomen ou du bras, qui mesure le taux de glucose dans le liquide interstitiel (le liquide qui entoure les cellules de l'organisme). L'émetteur est fixé au capteur et envoie sans fil les données sur le glucose au récepteur. Le récepteur peut être un appareil dédié, une application pour smartphone ou une montre intelligente qui affiche les relevés de glycémie, les tendances et les alertes.
Il existe différents types de systèmes CGM, mais le plus courant est appelé CGM en temps réel (rtCGM). Cela signifie que vous pouvez voir vos niveaux de glucose à tout moment sur l'écran, et vous pouvez également programmer des alarmes pour vous avertir lorsque vos niveaux sont trop élevés ou trop bas.
Le RtCGM peut vous aider à prendre de meilleures décisions concernant la gestion de votre diabète, par exemple quand manger, en quelle quantité, quand prendre des médicaments ou de l'insuline, et comment ajuster les doses.
Le CGM peut également calculer un chiffre appelé GMI (glucose management indicator). Il est similaire à l'HbA1c, mais il est basé sur votre glycémie moyenne à court terme, plutôt que sur votre exposition à long terme (Gomez-Peralta, et al., 2021). It uses the same units as HbA1c (% or mmol/mol), but it can be different from it.
Pourquoi cela est-il important ? Parce qu'il arrive que l'HbA1c et l'IMG ne soient pas d'accord. Ils peuvent afficher des résultats différents pour une même personne et un même taux de glycémie. Cela peut être source de confusion et d'erreur pour vous et votre prestataire de soins. Cela peut également affecter vos décisions thérapeutiques et vos résultats.
Paramètres de Contrôle Glycémique.
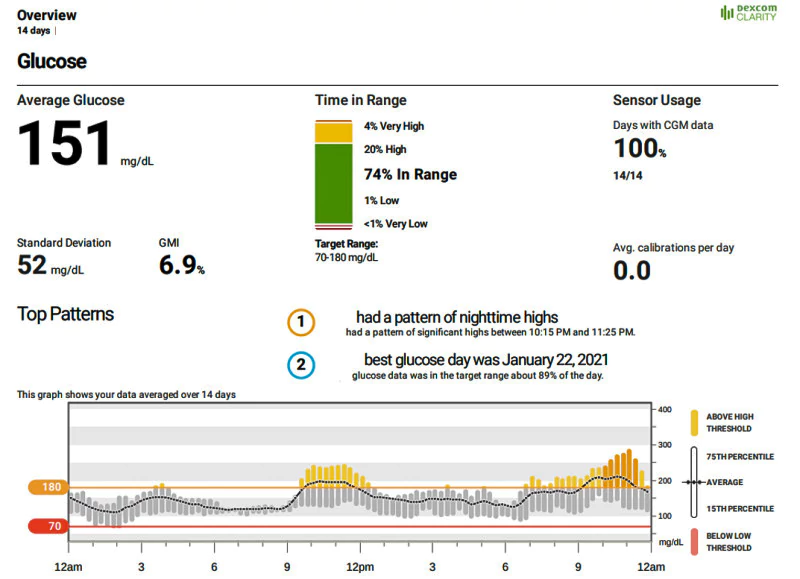
Certains experts recommandent d'utiliser d'autres paramètres qui permettent d'obtenir plus d'informations à partir des données de votre CGM. Le CGM peut fournir ces mesures. Ces paramètres comprennent (Pleus et al, 2021):
- Durée de l'intervalle (TiR) : Le pourcentage de temps pendant lequel votre glycémie se situe dans une fourchette cible, généralement entre 70 et 180 mg/dL. Ce chiffre indique dans quelle mesure votre traitement permet de maintenir votre glycémie stable et d'éviter les extrêmes.
- Temps en dessous de l'intervalle (TbR) : Le pourcentage de temps pendant lequel votre glycémie est inférieure à un certain seuil, généralement 70 mg/dL ou 54 mg/dL. Cela indique la fréquence des hypoglycémies, qui peuvent être dangereuses et désagréables.
- Temps au-dessus de l'intervalle (TaR) : Le pourcentage de temps pendant lequel votre glycémie est supérieure à un certain seuil, généralement 180 mg/dL ou 250 mg/dL. Cela indique la fréquence de l'hyperglycémie, qui peut endommager les organes et augmenter le risque de complications.
- Indicateur de gestion du glucose (GMI) : Un nombre qui estime votre HbA1c sur la base des données de votre CGM. Cela peut vous aider à suivre vos progrès et à comparer vos résultats avec d'autres tests.
- Coefficient de variation (CV) : Chiffre qui mesure l'importance des variations de la glycémie par rapport à la moyenne. Il reflète la constance ou la variabilité de votre glycémie.
Ces paramètres peuvent vous aider à comprendre votre contrôle glycémique mieux que l'HbA1c seule. Ils peuvent également vous aider à fixer des objectifs, à adapter votre traitement et à améliorer vos résultats.
De : The Management of Type 1 Diabetes
Quelle est la Précision de la CGM par Rapport à l'Analyse au Doigt ?
Le CGM et le test au doigt sont tous deux des méthodes de mesure de la glycémie, mais leurs sources et leur précision sont différentes. Le CGM mesure le glucose dans le liquide interstitiel, c'est-à-dire le liquide qui entoure les cellules de l'organisme, tandis que le test au doigt mesure le glucose dans le sang. Les taux de glucose interstitiel accusent un retard d'environ 9 minutes en moyenne par rapport aux taux de glucose sanguin, de sorte que le CGM et le test au doigt peuvent afficher des résultats différents, en particulier lorsque les taux de glucose varient rapidement.
La précision du CGM et des tests au doigt est mesurée par la différence relative absolue moyenne (MARD), qui est le pourcentage moyen d'erreur par rapport à un niveau de glucose mesuré en laboratoire. Plus la MARD est faible, plus l'appareil est précis. La MARD typique des CGM disponibles dans le commerce se situe entre 9 % et 15 %, tandis que la MARD typique des lecteurs de glycémie disponibles dans le commerce se situe entre 5 % et 10 %. Cela signifie que les tests sur bandelette sont généralement plus précis que les CGM, mais qu'il existe une marge d'erreur dans les deux cas.
Par conséquent, le CGM et le test au doigt ne doivent pas être utilisés de manière interchangeable, mais plutôt comme des outils complémentaires pour surveiller les niveaux de glucose. Le CGM peut fournir des données, des tendances et des alertes en continu et en temps réel, tandis que les tests sur les doigts peuvent fournir des relevés plus précis et plus fiables. Vous devez toujours confirmer la lecture de votre CGM par une mesure au doigt avant d'apporter des modifications à votre plan de traitement du diabète. Vous devez également consulter votre fournisseur de soins de santé avant de commencer ou de modifier votre plan de traitement du diabète sur la base des données de la CGM ou de la mesure au doigt.
CGM ou Lecteur de Glycémie ?
Comment le CGM et le FGM se comparent-ils à la méthode traditionnelle d'autosurveillance de la glycémie (ASG) à l'aide d'un lecteur de glycémie ? Et comment affectent-ils les résultats de votre diabète, tels que l'HbA1c, l'hypoglycémie, la qualité de vie et la satisfaction à l'égard du traitement ?
Voici les principales conclusions de cette étude (Dicembrini et al., 2021):
- Le CGM peut réduire votre HbA1c d'environ 0,2 % à 0,3 % par rapport à l'autosurveillance glycémique. Il peut également réduire de moitié le risque d'hypoglycémie sévère.
- Le CGM peut améliorer la qualité de vie et la satisfaction du traitement, mais toutes les études n'ont pas mesuré ou rapporté ces résultats.
- La MGF peut réduire vos épisodes d'hypoglycémie légère et augmenter votre satisfaction à l'égard du traitement, mais elle peut ne pas réduire votre HbA1c de manière significative.
- La CGM combinée à une pompe à insuline peut réduire votre HbA1c d'environ 0,5 % par rapport à l'autosurveillance glycémique combinée à des injections quotidiennes multiples.
- La CGM combinée à un système automatisé peut réduire votre HbA1c d'environ 0,2 % par rapport à l'autosurveillance glycémique combinée à une pompe à insuline, mais seules deux études l'ont testé jusqu'à présent.
Ces résultats suggèrent que le CGM et le FGM sont des outils utiles qui peuvent vous aider à surveiller votre glycémie mieux que l'autosurveillance glycémique. Cependant, ils ne sont pas parfaits. Ils peuvent ne pas concorder avec votre test d'HbA1c ou entre eux. Ils peuvent également présenter certaines limites, telles que le coût, la précision ou la facilité d'utilisation.
Par conséquent, vous devez toujours consulter votre fournisseur de soins de santé avant d'utiliser un CGM ou un FGM. Vous devez également suivre votre plan de traitement, vérifier régulièrement votre glycémie et adopter un mode de vie sain. Le CGM et le FGM peuvent vous y aider, mais c'est vous qui en assurez le bon fonctionnement.
Quelle est la Précision de l'IMG par Rapport à l'A1C ?
L'HbA1c est une mesure courante de votre glycémie moyenne au cours des 2 à 3 derniers mois. Elle est utile pour surveiller l'équilibre glycémique à long terme et le risque de complications. Cependant, l'HbA1c ne vous dit pas tout. Elle ne vous indique pas l'ampleur des fluctuations de votre glycémie au cours de la journée, ni la fréquence de vos hypoglycémies et de vos hyperglycémies. Ces aspects sont également importants pour votre santé et votre bien-être.
GMI estime votre taux d'A1C sur la base des données de votre CGM, mais il ne correspond pas toujours à votre taux d'A1C mesuré en laboratoire.
En effet, de nombreux facteurs peuvent affecter la précision des mesures CGM et A1C, tels que le type et la qualité du dispositif CGM, la fréquence et la durée de l'étalonnage et des changements de capteurs, la présence de variantes d'hémoglobine ou de conditions qui affectent la durée de vie des globules rouges, la variabilité et la distribution des niveaux de glucose dans le temps, et le décalage entre les niveaux de glucose dans le liquide interstitiel et dans le sang.
La différence entre l'IMC et l'A1C varie considérablement d'un individu à l'autre. L'étude qui s'est penchée sur cette question a révélé que (Bergenstal et al., 2018):
- Seulement 11 % des personnes présentaient une différence inférieure à 0,1 point de pourcentage entre leur taux d'A1C et leur IMC. Cela signifie que si leur IMC était de 7,0 %, leur A1C se situait entre 6,9 et 7,1 %.
- 50 % des personnes avaient des différences de 0,5 point de pourcentage ou moins. Cela signifie que si l'IMC est de 7 %, l'A1C réel varie entre 6,5 % et 7,5 %.
- 22 % des personnes présentaient une différence de 1 point de pourcentage ou plus. Cela signifie que si l'IMG est de 7 %, l'A1C réel peut être aussi bas que 6 % ou aussi haut que 8 %.
L'étude a également montré que les différences entre l'A1C et l'IMG étaient largement négatives chez les personnes présentant des taux d'A1C plus faibles, ce qui signifie que l'IMG avait tendance à surestimer l'A1C dans ce groupe.
Par conséquent, l'IMG ne doit pas être utilisée pour diagnostiquer ou traiter le diabète, mais plutôt comme un outil éducatif pour vous aider à comprendre comment votre gestion du glucose affecte votre taux d'A1C. Vous devez toujours consulter votre fournisseur de soins de santé avant de modifier votre plan de traitement du diabète sur la base des données de l'IMG ou du CGM.
Expliquer l'IMG aux personnes atteintes de diabète (Bergenstal et al., 2018).
| GMI vous indique quel est votre taux d'A1C approximatif, en se basant sur la moyenne des taux de glucose relevés par votre CGM pendant 14 jours ou plus. | |
| - L'IMG vous donne le niveau d'A1C que l'on attendrait normalement d'un grand nombre de personnes diabétiques ayant le même niveau moyen de glucose CGM que vous. - Cependant, votre taux d'A1C en laboratoire peut être similaire, supérieur ou inférieur à votre IMG. Votre IMG est calculée à partir de votre glycémie CGM moyenne, qui mesure le glucose dans le liquide interstitiel (sous la peau) toutes les 1 à 5 minutes. L'A1C en laboratoire est une mesure de la quantité de glucose qui s'est attachée à l'hémoglobine de vos globules rouges au cours de la vie de chaque globule rouge, soit ∼120 jours. Les globules rouges de chaque personne peuvent vivre un nombre de jours légèrement différent, et il peut y avoir des différences dans les facteurs qui affectent la façon dont le glucose s'attache à vos globules rouges. Par conséquent, nous ne nous attendons pas à ce que des personnes ayant la même glycémie moyenne ou le même IMG calculé aient la même valeur d'A1C en laboratoire. Il existe également certaines conditions médicales qui affectent la durée de vie des globules rouges et qui peuvent expliquer les différences entre l'IMG et l'A1C en laboratoire, notamment les hémoglobinopathies et l'anémie hémolytique. | |
| Voici ce que peut signifier une différence entre l'A1C mesuré en laboratoire et l'IMG : | |
| Laboratoire A1C vs. GMI | |
| 8.0% vs. 7.8% | Un taux d'A1C mesuré à partir d'une analyse de sang similaire à votre IMC signifie que votre taux de glucose moyen mesuré par le CGM correspond à ce que l'on pourrait prédire à partir du taux d'A1C mesuré (sur la base de la moyenne des valeurs de nombreuses autres personnes). (Basé sur la moyenne des valeurs de nombreuses autres personnes). |
| 8.0% vs. 7.2% | Un taux d'A1C mesuré à partir d'une analyse de sang qui est plus élevé que votre IMC signifie que votre taux de glucose moyen mesuré par le CGM est plus bas que ce que l'on pourrait prédire à partir du taux d'A1C mesuré. (Basé sur la moyenne des valeurs de nombreuses autres personnes). |
| 7.2% vs. 8.0% | Un taux d'A1C mesuré à partir d'une analyse de sang qui est inférieur à votre IMC signifie que votre taux de glucose moyen mesuré par le CGM est plus élevé que ce que l'on pourrait prédire à partir du taux d'A1C mesuré. (Basé sur la moyenne des valeurs de nombreuses autres personnes). |
Quels Sont les Avantages de l'Utilisation des Données de l'A1C et du CGM ?
Les données A1C et CGM peuvent fournir des informations différentes sur votre glycémie. L'A1C vous indique votre moyenne à long terme, tandis que les données CGM vous indiquent vos variations à court terme. L'A1C reflète votre contrôle global du diabète, tandis que les données CGM révèlent vos habitudes et tendances quotidiennes.
En utilisant à la fois les données A1C et CGM, vous pouvez obtenir une image plus complète de votre glycémie. Vous pouvez également fixer des objectifs plus réalistes et personnalisés pour la gestion de votre diabète. Par exemple, vous pouvez discuter avec votre médecin d'un objectif A1C et d'une fourchette cible pour votre glycémie sur la base de vos données CGM.
L'utilisation des données de l'A1C et du CGM peut également vous aider à prendre de meilleures décisions concernant votre traitement du diabète. Par exemple, vous pouvez ajuster votre traitement ou votre mode de vie en fonction des informations et des alertes fournies par votre CGM. Vous pouvez également identifier et traiter tout problème ou schéma susceptible d'affecter votre glycémie, comme l'hypoglycémie, l'hyperglycémie ou la variabilité du glucose.
L'utilisation des données A1C et CGM peut également améliorer votre qualité de vie et votre satisfaction à l'égard du traitement. Par exemple, vous pouvez vous sentir plus confiant et plus autonome dans la gestion de votre diabète. Vous pouvez également bénéficier d'une plus grande flexibilité et d'une plus grande commodité dans vos activités quotidiennes.
Peut-on Utiliser le rtCGM pour le Diabète de Type 2 ?
Le rtCGM est principalement utilisé par les personnes atteintes de diabète de type 1 qui doivent prendre plusieurs injections quotidiennes d'insuline ou utiliser une pompe à insuline. Cependant, certaines personnes atteintes de diabète de type 2 peuvent également bénéficier de l'utilisation du rtCGM, en particulier si elles :
- Utiliser une insulinothérapie intensive (plus de trois injections par jour ou une pompe à insuline).
- Souffrir d'hypoglycémie fréquente ou sévère (faible taux de sucre dans le sang) ou ne pas avoir conscience de l'hypoglycémie (ne pas ressentir les symptômes de l'hypoglycémie).
- Le contrôle de la glycémie est médiocre (HbA1c élevé) malgré le respect du plan de traitement.
- La variabilité du glucose est élevée (fortes variations du taux de sucre dans le sang).
- Veulent améliorer leur qualité de vie et leurs compétences en matière d'autogestion.
Toutes les personnes atteintes de diabète de type 2 n'ont pas besoin de la rtCGM. Certaines personnes peuvent se contenter d'une autosurveillance de la glycémie (ASG) à l'aide d'un lecteur de glycémie sur le doigt ou d'un système de surveillance du glucose par flash (SGF) qui scanne un capteur sur le bras. Ces méthodes sont moins onéreuses et moins invasives que la rtCGM, mais elles ne permettent pas d'obtenir des données en continu ou un retour d'information en temps réel.
Si vous souhaitez utiliser la rtCGM pour traiter le diabète de type 2, vous devez discuter avec votre fournisseur de soins de santé des avantages et des inconvénients, des coûts et de la couverture, ainsi que de la formation et du soutien dont vous aurez besoin.
Que Disent les Données Probantes sur la rtCGM pour le Diabète de Type 2 ?
Plusieurs études ont été menées pour évaluer l'efficacité et la sécurité de la rtCGM pour le diabète de type 2. La plupart de ces études se sont concentrées sur les personnes qui utilisent une insulinothérapie intensive, car elles sont plus susceptibles de bénéficier de la rtCGM.
Les résultats de ces études ont montré que la rtCGM peut aider les personnes atteintes de diabète de type 2 (Jackson et al., 2021):
- Réduire leur taux d'HbA1c d'environ 0,3 % à 0,5 % par rapport à l'autosurveillance glycémique ou à la MGF.
- Réduire la durée de l'hyperglycémie (taux de sucre élevé dans le sang) d'environ 1 à 2 heures par jour.
- Augmenter le temps passé dans l'intervalle (70 à 180 mg/dL) d'environ 1 à 3 heures par jour.
- Réduire de 15 à 30 minutes par jour la durée de l'hypoglycémie (baisse du taux de sucre dans le sang).
- Améliorer leur qualité de vie, leur satisfaction, leur confiance et leur bien-être.
- Aucun événement indésirable grave ou problème de sécurité lié au rtCGM n'a été constaté.
Ces bénéfices ont été observés indépendamment de l'âge, du sexe, de la durée du diabète, du niveau d'éducation ou de l'HbA1c de départ. Cependant, ils dépendaient de la fréquence et de la durée d'utilisation de la rtCGM. Plus les personnes utilisaient la rtCGM souvent et longtemps, meilleurs étaient les résultats.
Il existe moins d'études sur l'utilisation de la rtCGM pour les personnes atteintes de diabète de type 2 qui n'utilisent pas d'insuline ou qui utilisent une insulinothérapie moins intensive. Les preuves sont limitées et mitigées, mais certaines études ont suggéré que la rtCGM pourrait également aider ces personnes à améliorer leur contrôle glycémique et/ou à réduire leurs hypoglycémies. Des recherches supplémentaires sont nécessaires pour confirmer ces résultats et pour identifier les meilleurs candidats et les meilleures stratégies pour la rtCGM dans cette population.
Systèmes de CGM Disponibles sur le Marché.
Tous les systèmes CGM ne sont pas identiques. Ils présentent des caractéristiques, une précision et des performances différentes.
Cela signifie qu'une même personne utilisant différents systèmes de CGM peut obtenir des résultats différents pour les mêmes paramètres (Pleus et al, 2021). Par exemple, un système CGM peut indiquer plus de temps dans l'intervalle qu'un autre, même si les niveaux de glycémie de la personne sont les mêmes. Cela peut avoir une incidence sur la manière dont vous interprétez vos données et dont vous adaptez votre traitement.
Les systèmes de CGM les plus populaires sont les suivants :
- Dexcom G6: This is a flash glucose monitoring system that does not require any fingerstick calibration and has a 10-day sensor life. It can send real-time glucose data and alerts to compatible devices via Bluetooth. It also has a feature called Dexcom Share that allows users to share their glucose data with up to five followers.
- FreeStyle Libre 2: This is another flash glucose monitoring system that does not require any fingerstick calibration and has a 14-day sensor life. It can also send real-time glucose data and alerts to compatible devices via Bluetooth. However, unlike Dexcom G6, users need to scan the sensor with their device to get the glucose readings.
- Medtronic Guardian Connect: This is a traditional CGM system that requires fingerstick calibration at least twice a day and has a 7-day sensor life. It can send real-time glucose data and alerts to compatible devices via Bluetooth. It also has a feature called Sugar.IQ that uses artificial intelligence to provide personalized insights and guidance.
- Eversense XL: This is an implantable CGM system that requires a minor surgical procedure to insert the sensor under the skin. The sensor lasts for up to 180 days and can be recharged wirelessly. It can send real-time glucose data and alerts to compatible devices via Bluetooth. It also has a feature called Eversense Now that allows users to share their glucose data with up to five followers.
Si vous utilisez un système CGM pour surveiller votre glycémie, vous devez savoir que le type de système que vous utilisez peut affecter les paramètres que vous voyez. Des systèmes différents peuvent donner des résultats différents pour une même personne et des niveaux de glycémie identiques.
Cela ne signifie pas qu'un système est meilleur qu'un autre. Cela signifie simplement que vous devez être prudent lorsque vous comparez les résultats de différents systèmes ou lorsque vous passez d'un système à l'autre. Vous devez également consulter votre prestataire de soins de santé avant de modifier votre traitement sur la base de ces paramètres.
FAQ
Références :
- Yari, Z., Behrouz, V., Zand, H. et Pourvali, K. (2020). Un nouveau regard sur la gestion du diabète : De l'index glycémique à l'index insulinique alimentaire. Revues actuelles sur le diabète, 16(4), 293–300. https://doi.org/10.2174/1573399815666190614122626
- Gomez-Peralta, F., Choudhary, P., Cosson, E., Irace, C., Rami-Merhar, B. et Seibold, A. (2022). Comprendre les implications cliniques des différences entre l'indicateur de gestion du glucose et l'hémoglobine glyquée. Diabetes, obesity & metabolism, 24(4), 599–608. https://doi.org/10.1111/dom.14638
- Dicembrini, I., Cosentino, C., Monami, M., Mannucci, E. et Pala, L. (2021). Effets de la surveillance continue du glucose en temps réel dans le diabète de type 1 : une méta-analyse d'essais contrôlés randomisés. Acta diabetologica, 58(4), 401–410. https://doi.org/10.1007/s00592-020-01589-3
- Bergenstal, R. M., Beck, R. W., Close, K. L., Grunberger, G., Sacks, D. B., Kowalski, A., Brown, A. S., Heinemann, L., Aleppo, G., Ryan, D. B., Riddlesworth, T. D., & Cefalu, W. T. (2018). Indicateur de gestion du glucose (GMI) : Un nouveau terme pour estimer l'A1C à partir de la surveillance continue du glucose. Traitements diabétiques, 41(11), 2275–2280. https://doi.org/10.2337/dc18-1581
- Jackson, M. A., Ahmann, A. et Shah, V. N. (2021). Le diabète de type 2 et l'utilisation de la surveillance continue du glucose en temps réel. Diabetes technology & therapeutics, 23(S1), S27–S34. https://doi.org/10.1089/dia.2021.0007
- Pleus, S., Kamecke, U., Waldenmaier, D., Link, M., Zschornack, E., Jendrike, N., Haug, C. et Freckmann, G. (2021). Temps passé dans des plages de glycémie spécifiques, indicateur de gestion de la glycémie et variabilité glycémique : Impact of Continuous Glucose Monitoring (CGM) System Model and Sensor on CGM Metrics. Journal of diabetes science and technology, 15(5), 1104–1110. https://doi.org/10.1177/1932296820931825
Articles Similaires
Vous avez des questions sur la nutrition et la santé ?
J'aimerais avoir de vos nouvelles et y répondre dans mon prochain post. J'apprécie votre contribution et votre opinion et j'ai hâte d'avoir de vos nouvelles bientôt. Je vous invite également à nous suivre sur Facebook, Instagram et Pinterest pour plus de contenu sur l'alimentation, la nutrition et la santé. Vous pouvez y laisser un commentaire et entrer en contact avec d'autres passionnés de santé, partager vos conseils et expériences, et obtenir le soutien et les encouragements de notre équipe et de notre communauté.
J'espère que ce billet a été instructif et agréable pour vous et que vous êtes prêt à mettre en pratique les connaissances que vous avez acquises. Si vous avez trouvé ce billet utile, veuillez le partager à vos amis et à votre famille qui pourraient également en bénéficier. On ne sait jamais qui peut avoir besoin de conseils et de soutien dans son parcours de santé.
- Vous pourriez aussi aimer -

Apprendre la Nutrition
Milos Pokimica est docteur en médecine naturelle, nutritionniste clinique, rédacteur en santé médicale et nutrition et conseiller en sciences nutritionnelles. Auteur de la série de livres Devenir vegetarien ? Examen des sciences, il exploite également le site Web de santé naturelle GoVeganWay.com
Avis de non-responsabilité médicale
GoVeganWay.com vous propose des critiques des dernières recherches liées à la nutrition et à la santé. Les informations fournies représentent l'opinion personnelle de l'auteur et ne sont pas destinées ni implicitement à remplacer un avis médical professionnel, un diagnostic ou un traitement. Les informations fournies sont fournies à titre informatif uniquement et ne sont pas destinées à remplacer la consultation, le diagnostic et/ou le traitement médical d'un médecin ou d'un prestataire de soins de santé qualifié.NE JAMAIS IGNORER LES CONSEILS MÉDICAUX PROFESSIONNELS OU RETARDER LA RECHERCHE DE SOINS MÉDICAUX EN RAISON DE QUELQUE CHOSE QUE VOUS AVEZ LU OU ACCÉDÉ SUR GoVeganWay.com
N'APPLIQUEZ JAMAIS DE CHANGEMENTS AU STYLE DE VIE OU TOUT CHANGEMENT À LA SUITE DE QUELQUE CHOSE QUE VOUS AVEZ LU SUR GoVeganWay.com AVANT DE CONSULTER UN PRATICIEN MÉDICAL AGRÉÉ.
En cas d'urgence médicale, appelez immédiatement un médecin ou le 911. GoVeganWay.com ne recommande ni n'approuve aucun groupe, organisation, test, médecin, produit, procédure, opinion ou autre information spécifique pouvant être mentionné à l'intérieur.